Отдел ядерной медицины
Целью деятельности отдела ядерной медицины ФГБУ ВЦЭРМ им. А.М. Никифорова МЧС России является проведение радиодиагностических ПЭТ- и ОФЭКТ исследований; производство радионуклидов и синтез меченных ими радиофармпрепаратов (РФП).

В целях оказания содействия жителям и медицинской службе г. Санкт-Петербурга, отдел ядерной медицины ВЦЭРМ готов принимать определенные контингенты пациентов, диагностика которых не может быть отложена в период пандемии «covid-19», в т.ч. за счет средств ОМС по 1 разделу Постановления Правительства РФ № 1610 от 07.12.2019 г.
При диагностике заболеваний сердечно-сосудистой, нервной системы, онкологических заболеваний применяется подход раннего выявления с использованием радиофармпрепаратов (РФП) — специальных веществ, распределение которых позволяет оценивать физиологические и/или патологические процессы, происходящие в организме. Мы используем препараты, содержащие коротко- и ультрокороткоживущие радионуклиды, чтобы снизить лучевую нагрузку на пациента, так как на первом месте для нас — точный диагностический результат и здоровье наших пациентов.
На базе отдела доступно и широко применяется проведение гибридных исследований ПЭТ/КТ и ОФЭКТ/КТ.

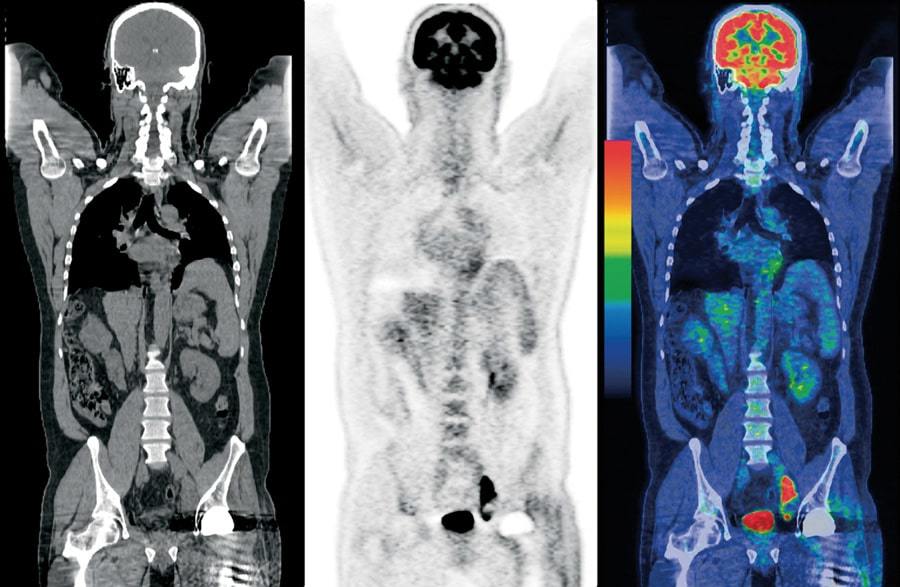
Преимуществом гибридных исследований перед другими методами лучевой диагностики (КТ, МРТ, УЗИ) является то, что помимо структурных изменений оценивается и функциональные изменения в организме на клеточном уровне. За счет этого происходит более точная и более ранняя оценка имеющейся патологии. Специалисты отдела ядерной медицины проводят диагностику и лечение различных видов терапевтической и хирургической патологии радионуклидными методами с использованием открытых и закрытых источников ионизирующего излучения.
В числе возможных диагностических процедур:
- позитронная эмиссионная томография всего тела и отдельных анатомических областей с 18-F фтордезоксиглюкозой;
- исследования кровотока по бассейнам мозговых артерий и перфузии головного мозга;
- исследования перфузии миокарда (с нагрузкой и в покое);
- исследования метаболизма миокарда;
- позитивная сцинтиграфия адренорецепторов
- тест захвата йода щитовидной железой;
- сканирование щитовидной железы;
- реносцинтиграфия;
- статическая сцинтиграфия почек;
- ангиосцинтиграфия почек;
- статическая сцинтиграфия печени и селезенки;
- динамическая сцинтиграфия гепато-билиарной системы;
- сцинтиграфия костной системы;
- сцинтиграфия легких (перфузионная);
- лимфосцинтиграфия верхняя и нижняя;
- сцинтиграфия всего тела и отдельных анатомических областей с туморотропными радиофармпрепаратами (РФП);
- однофотонная эмиссионная компьютерная томография костной, гепатобиллиарной, мочевыделительной и др. систем организма.
Получить подробную информацию и записаться на исследование вы можете по телефону +7(911) 286-56-49 или заполнив форму записи на этой странице сайта.
Диагностические исследования
14.11.23
Сегодня была впервые на ПЭТ КТ!
Во-первых меня впечатлила чистота, порядок, отсутствие каких либо запахов в корпусе! Выглядело все с иголочки! Кстати, там уже стояла очаровательная елочка)
Во-вторых я в ВОСТОРГЕ от персонала! От каждого специалиста, с кем сегодня мне довелось пообщаться! Отдельное спасибо Наталье, что вводила мне контраст и все доходчиво объяснила❤ хочу выразить всем сотрудникам благодарность 🙏 был положительный, добрый настрой к каждому пациенту!
Спасибо вам большое! Вы скрасили мой день!
09.07.23
В конце июня привозил близкого мне тяжелобольного человека на ПЭТ-КТ исследование.
Хочу отметить четкую, прекрасную организацию приема практически лежачего больного.
Очарован любезным, внимательным отношением сотрудников отдела ядерной медицины.
Большое спасибо!
08.04.23
Спасибо всему коллективу отдела ядерной медицины!
Здесь работают добрые, отзывчивые,внимательные люди. НАСТОЯЩИЕ ПРОФЕССИОНАЛЫ.
04.04.23
хочу выразить огромную благодарность всем сотрудникам отделения ядерной медицины.В это отделение приходят люди с самой страшной бедой,которая может случиться с человеком.Потрясение,апатия,страх...В жизни много бед и сложностей,но сильнее страха за жизнь нет ничего.Я сама врач,проработавшая в отделении интенсивной терапии более 30 лет- и поэтому знаю,о чем говорю.Так сложилось,что эта беда не обошла и саму меня.Сейчас трудно вспомнить-какие ощущения превалировали больше,когда я впервые переступила этот порог.Каково же было удивление,когда я поняла,что попала...в семью!Близких, искренне волнующихся за тебя людей!Никакой суматохи,лишних эмоций,разговоров на повышенных тонах,Все четко, отлаженно, профессионально.Здесь за тебя по-настоящему болеют душой, И готовы помочь буквально во всем,что в силах этой большой и дружной команды,В силу своего диагноза я прошла через многие учереждения.Да, мне действительно везло на адекватных людей, но это отделение- это просто высший пилотаж!Спасибо всем вам,дорогие коллеги,за ваши сердца и верность такому важному и тяжелому делу.Вы даете надежду и учите не сдаваться.Медицина наша переживает сейчас ужасно тяжелые времена.Кажется- это край...Но когда встречаешься с ТАКИМИ профессионалами- понимаешь: мы не погибнем и обязательно возродимся.Без сомнений!
24.01.23
Хочу выразить огромную благодарность всему персоналу отделу ядерной медицины за их внимательность доброжелательность . Спасибо большое Вам




