Бариатрическая хирургия Лапароскопическая продольная резекция желудка
Бариатрическая хирургия – относительно молодой раздел медицины, посвященный хирургическим методам лечения ожирения.
Бариатрическая хирургия – относительно молодой раздел медицины, посвященный хирургическим методам лечения ожирения.
Бариатрическая хирургия – относительно молодой раздел медицины, посвященный хирургическим методам лечения ожирения.
Первые операции, направленные на снижение веса, были выполнены еще в 50е годы XX века.
В дальнейшем хирургия ожирения развивалась, операции совершенствовались по пути достижения максимального результата при минимальных побочных эффектах.
Широкое распространение данное направление получило с внедрением лапароскопических методик, что позволило пациентам легче переносить оперативное вмешательство, быстрее возвращаться к обычной жизни.
Сложные хирургические операции выполняются через несколько небольших разрезов диаметром от 5 до 10 мм. В результате, операционная травма минимальна, а следовательно и боль в послеоперационном периоде. Восстановление занимает всего 2-3 дня.
Рестриктивные, т.е. уменьшающие объем желудка - Лапароскопическая продольная резекция желудка
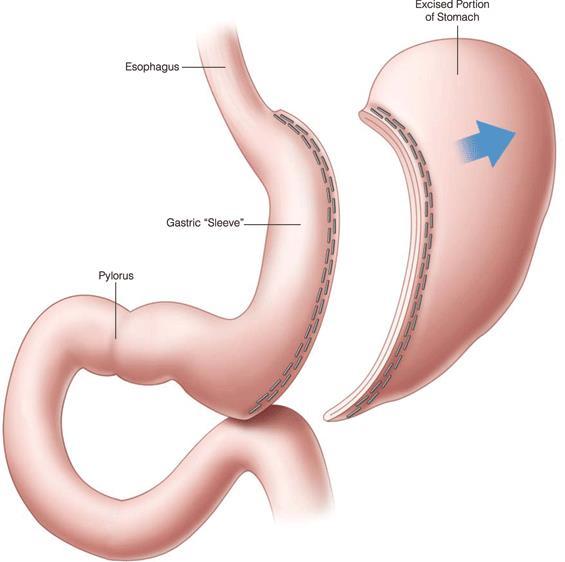
Лапароскопическая продольная резекция желудка (рукавная, трубчатая резекция, слив, sleeve gastrectomy) - одна из самых популярных в настоящее время бариатрических операций. Наибольшей популярностью пользуется в Европе.
Смысл ее заключается в удалении большей части желудка по большой кривизне и формировании узкой трубки с просветом не более 11мм.
После операции пациент может потерять 60-80% избыточной массы тела (например, при росте 165 и исходной массе 130 - ИМТ 48кг/м2 - после операции можно весить 80кг, а при желании и меньше).
Потеря веса происходит за счет уменьшения объема желудка, меньшего количества съедаемой пищи, а также за счет удаления зоны, продуцирующей грелин - гормон, отвечающий за аппетит.
Эта операция, зарекомендовала себя как эффективный способ хирургического лечения от избыточного веса, более того, она успела стать мировым стандартом, наряду с бандажированием желудка и желудочным шунтированием.
Интересна история этой операции. Она появилась, как первый этап билиопанкреатического шунтирования у пациентов с суперожирением (180кг и выше). Известно, что риск длительной операции у таких больных очень серьезный, поэтому хирурги старались разбивать всю процедуру на два коротких этапа: 1) операция рукавной резекции желудка, 2) операция по перемещению тонкой кишки, причем второй этап предполагалось выполнять только через год, после частичного снижения веса.
Каково же было удивление хирургов, когда выяснилось, что эффект «первого этапа» был таким же сильным, как при такой классической бариатрической операции, как желудочное шунтирование. Второй этап операции у этих пациентов не требовался, кишечник оперированных пациентов оставался незатронутым и риск развития дефицита белка, кальция, железа, витаминов и других микроэлементов более не омрачал ближайшие перспективы жизни пациентов.
.Для пересечения и сшивания желудка, как и при других бариатрических операциях, применяются специальные эндохирургические сшивающие аппараты и кассеты к ним. Каков же механизм задержки пищи, если нет кольца, обеспечивающего плотное локальное сужение по ходу ее продвижения? Если вы немного помните школьный курс физики, то понять суть явления очень просто: сопротивление, которое испытывает жидкость, проходя через трубопровод, прямо пропорционально длине трубопровода и обратно пропорционально его диаметру. Таким образом, пища, проходя по длинному и очень узкому «трубопроводу» преодолевает значительное сопротивление и, задерживаясь, вызывает стойкое чувство насыщения при очень малом количестве.
Преимущества:
1. Как уже отмечалось эффект операции рукавной гастропластики в среднем выше, чем при бандажировании желудка. Скорее всего, это связано с меньшим влиянием дисциплины самого пациента на процесс снижения веса.
2. Отсутствие необходимости регулировок в послеоперационном периоде. В этом смысле операция похожа на желудочное шунтирование – «сделал и забыл».
3. Отсутствие инородного тела в организме
4. Возможность при необходимости сравнительно легко «ушить» желудочную трубку, если эффект операции в будущем будет оценен как «недостаточный».
5. Возможность при необходимости сравнительно легко переделать рукавную гастропластику в желудочное или билиопанкреатическое шунтирование. Для этого нужно просто дополнить операцию «кишечным этапом».
6. Самая «беспроблемная» в отдаленном периоде жизни операция. После нее реже всего случаются связанные с хирургией осложнения.
Однако наличие хорошего эффекта от операции еще не свидетельствует о том, что ее надо выполнять всем подряд, отбросив весь многолетний опыт бариатрической хирургии. Как и все другие операции, это вмешательство наряду с неоспоримыми достоинствами имеет ряд недостатков.
Решившись на операцию сейчас уже через 3-4 месяца вы сможете похудеть более чем на 50 кг.
Выполнение бариатрических операций показано при ИМТ (отношение массы тела в килограммах к квадрату роста в метрах), превышающем 40 кг/м2или 35 кг/м2 при наличии сопутствующих ожирению заболеваний (артериальная гипертензия, сахарный диабет 2 типа), остеоартроз, стеатогепатоз и др.).
Недостатки:
1) Единственная необратимая бариатрическая операция.
2) По сравнению с бандажированием желудка, операция Лапароскопическую продольную резекцию желудка имеет более высокий начальный хирургический риск. Риск связан с необходимостью пересечения и удаления части желудка. Для предотвращения развития ранних осложнений срок пребывания в стационаре оперированных пациентов составляет 4 суток (после бандажирования желудка всего 1 сутки)
3) В удаляемой части желудка находится зона выработки так называемого внутреннего фактора Кастла. Это белок, который, связываясь с витамином В12, обеспечивает его всасывание в кровь из желудочно-кишечного тракта. В большинстве случаев оставшегося желудка хватает для того, чтобы обеспечить потребности организма в этом белке, однако, по данным литературы, примерно в 5% случаев может развиться так называемая В12 дефицитная анемия (то есть снижение гемоглобина крови). В случае возникновения данной проблемы, необходимо принимать витамин В12 в виде подъязычных пластинок или уколов.
4) У многих пациентов (примерно 30%), перенесших Лапароскопическую продольную резекцию желудка, развивается изжога, что связано, с изменением в ходе операции запирательного клапанного механизма пищеводно желудочного перехода. Следует с осторожностью выполнять такую операцию пациентам, имеющим повышенную кислотность желудочного сока и явления изжоги до операции. Всем пациентам, которым выполнена Лапароскопическая продольная резекция желудка, при наличии изжоги назначается препарат, снижающий продукцию соляной кислоты в желудке.
5) После операции рукавной гастропластики более чем после бандажирования желудка, выражен болевой синдром в раннем послеоперационном периоде. Это связано с большей операционной травмой, которая наносится при хирургической мобилизации и удалении части желудка.
Таким образом, мы полагаем, что Лапароскопическая продольная резекция желудка занимает промежуточное положение между бандажированием и шунтированием желудка.
Предоперационное обследование для больных с ожирением:
Клинический анализ крови (давность анализа не более 2-х недель);
Клинический анализ мочи (не более месяца);
Биохимический анализ крови (стандарт):глюкоза крови, билирубин, калий, натрий, щелочная фосфатаза, амилаза, АСТ, АЛТ, общий белок, железо, электролиты);
Биохимический анализ крови (расширенный): Кортизол, Грелин, Лептин, Гликированный гемоглобин, Инсулин, С-пептид
При повышенном уровне глюкозы в крови или верхней границы её нормы - глюкозотолерантный тест (не более 2-х недель);
Липидный спектр: общий холестерин, триглицериды, липопротеины низкой плотности, липопротеины высокой плотности, коэффициент атерогенности);
Протромбин. Время свертывания крови (не более 2-х недель);
Обследовании на ВИЧ, гепатит В, С, Реакция Вассермана (не более месяца);
Рентген грудной клетки (не более 6 месяцев);
Гастроскопия (не более месяца);
УЗИ брюшной полости;
Заключение терапевта о состоянии здоровья. В зависимости от сопутствующей патологии может потребоваться консультация кардиолога;
Заключение эндокринолога.
После операции пациент может потерять 60-80% избыточной массы тела (например, при росте 165 и исходной массе 130 - ИМТ 48кг/м2 - после операции можно весить 80кг, а при желании и меньше).
Потеря веса происходит за счет уменьшения объема желудка, меньшего количества съедаемой пищи, а также за счет удаления зоны, продуцирующей грелин - гормон, отвечающий за аппетит.